噬血细胞综合征 一种细胞因子风暴引发的危重疾病及其流行病学概览
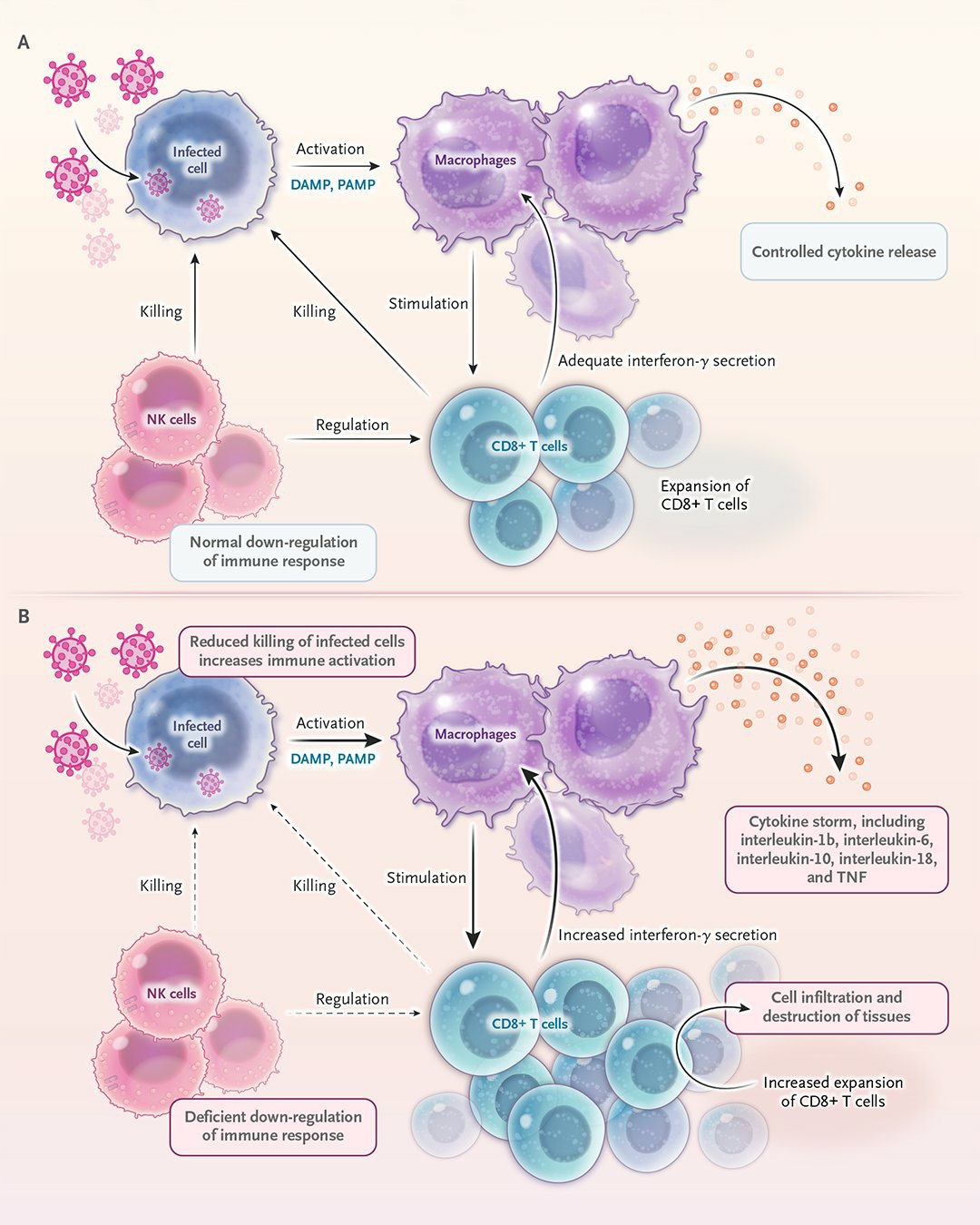
噬血细胞综合征(Hemophagocytic Lymphohistiocytosis,简称HLH)是一种罕见但致命的免疫调节紊乱性疾病,其核心病理机制是免疫系统失控,导致过度的、无法控制的炎症反应,常被称为“细胞因子风暴”。该综合征并非单一病因,而是一系列潜在疾病触发的共同终末临床表现,其典型症状包括持续发热、肝脾肿大、全血细胞减少等,严重威胁患者生命。
一、疾病本质与核心症状
HLH的根本在于细胞毒性T细胞和自然杀伤(NK)细胞功能缺陷或过度活化,导致其无法正常清除被感染的细胞或活化的免疫细胞。这种功能失调引发了免疫系统的“暴走”,巨噬细胞被异常激活,并开始吞噬自身的血细胞(即“噬血现象”),同时大量释放如干扰素-γ、肿瘤坏死因子-α、白介素-6等促炎细胞因子。这场“细胞因子风暴”攻击全身多个器官系统,导致:
- 持续发热:这是最常见且通常是最早出现的症状,高热往往对抗生素治疗无效。
- 血细胞减少:因骨髓抑制和噬血现象导致贫血、血小板减少和中性粒细胞减少。
- 肝脾肿大:肝脏和脾脏因炎症和细胞浸润而显著肿大,常伴肝功能异常。
- 其他表现:包括皮疹、神经系统症状(如抽搐、意识改变)、凝血功能障碍等。
二、流行病学特征
HLH的流行病学数据因其罕见性和诊断挑战而难以精确统计,但大致呈现以下特点:
- 发病率与患病率:
- 总体属于罕见病。原发性(遗传性)HLH的年发病率估计约为1/10万至1/5万新生儿,在具有血缘婚姻背景的群体中发病率可能更高。
- 继发性(获得性)HLH更为常见,可发生于任何年龄,但准确的总体发病率尚不明确,可能被低估。
- 年龄分布与类型:
- 原发性HLH:多见于婴幼儿期(通常在出生后第一年发病),与多个基因(如PRF1、UNC13D、STX11等)的常染色体隐性遗传缺陷有关。
- 继发性HLH:可发生于任何年龄,多见于成人。它由多种基础疾病触发,包括:
- 感染:尤其是病毒感染(如EB病毒、巨细胞病毒、疱疹病毒),是儿童和成人继发性HLH最常见的诱因。
- 恶性肿瘤:特别是血液系统肿瘤,如淋巴瘤(尤其是T细胞和NK细胞淋巴瘤)、白血病。恶性肿瘤相关HLH预后通常较差。
- 自身免疫性疾病:在成人中,与自身免疫性疾病相关的HLH被称为“巨噬细胞活化综合征”(MAS),最常见于系统性幼年特发性关节炎和成人Still病。
- 其他:如器官移植后、使用某些药物等。
- 地理与种族差异:
- 原发性HLH的发病率未显示出明确的地理聚集性,但特定基因突变频率在不同人群中可能有差异。
- 继发性HLH的流行病学与其诱因的流行病学密切相关。例如,在EB病毒高感染区,EBV-HLH的病例相对更多。
- 预后:
- HLH曾被认为是几乎 universally fatal 的疾病。随着诊断意识的提高和治疗方案的改进(如HLH-94/HLH-2004化疗方案、靶向治疗、造血干细胞移植),生存率已有所提升,但总体死亡率仍然很高,尤其是继发于恶性肿瘤或诊断治疗延误的病例。
结论
噬血细胞综合征是一种由细胞因子风暴驱动的危重炎症综合征,其临床过程凶险。从流行病学角度看,它虽属罕见,但并非微不足道。提高各科医生(尤其是儿科、血液科、感染科、风湿免疫科)对该病的认识,对于早期识别、及时干预至关重要。随着基因诊断技术的普及和新型免疫疗法(如JAK抑制剂、细胞因子单抗)的应用,HLH的诊疗前景有望进一步改善。
如若转载,请注明出处:http://www.epipumc.cn/product/312.html
更新时间:2026-05-24 11:30:26









